Nuove terapie contro la Miastenia Gravis
Ne pariamo con Rocco Liguori, primario dell’Ospedale Bellaria di Bologna
il professor Rocco Liguori (Ospedale Bellaria, Bologna): "In particolare per i pazienti “non responder” possiamo migliorare il trattamento"
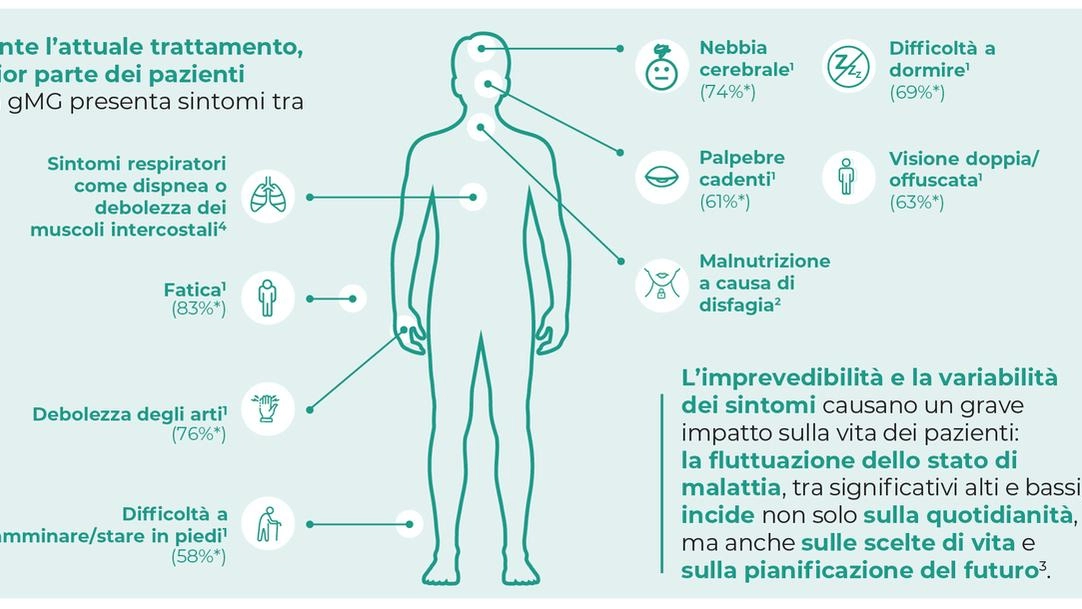
La Miastenia Gravis è una malattia autoimmune, rara e cronica, che interessa le giunzioni neuromuscolari, e che ha i un importante impatto sulla qualità di vita dei pazienti modificando la loro routine sia nella sfera privata, che professionale e relazionale, e incidendo profondamente sul loro benessere fisico e psicologico.
Ne parliamo con il prof. Rocco Liguori (nella foto piccola a destra), Direttore Clinica Neurologica dell’Università di Bologna, IRCCS Istituto delle Scienze Neurologiche, Ospedale Bellaria, Responsabile scientifico del Centro Universitario per La Diagnosi e la Cura delle Malattie Neuromuscolari e responsabile del Centro Clinico NeMO di Bologna: "Per ragioni ancora non completamente note, nei pazienti con miastenia il sistema immunitario si attiva producendo anticorpi circolanti diretti contro i recettori muscolari, compresi il recettore dell’acetilcolina (AChR), il recettore della tirosin chinasi muscolare (MuSK) e il recettore dell’LRP4, compromettendo così la normale trasmissione degli impulsi nervosi che stimolano la contrazione dei muscoli".
Come si arriva alla diagnosi e quanto è importante il fattore tempo?
"La diagnosi si basa su una serie di test tra cui il dosaggio degli anticorpi anti AchR, anti MuSK e anti LRP4, l’elettromiografia che permette di valutare il funzionamento della giunzione neuromuscolare mediante la stimolazione nervosa ripetitiva (SNR) o lo studio della singola fibra muscolare e l’imaging TAC o di RM del mediastino per valutare la presenza di patologie del timo".
Che cosa è la “cascata del complemento” e quanto è importante comprenderne il funzionamento?
"Il sistema del complemento è un componente fondamentale del sistema immunitario innato ed opera attraverso tre principali vie di attivazione, ciascuna con meccanismi e obiettivi specifici. Il sistema del complemento svolge una varietà di funzioni tra cui la lisi cellullare mediante la formazione del complesso di attacco alla membrana (MAC) e la rimozione dei complessi antigene-anticorpo. Le disfunzioni del sistema del complemento possono determinare gravi conseguenze, sia per eccesso che per difetto di attività. Nel caso specifico della miastenia la produzione di anticorpi anti AChR non solo determinano un blocco di funzione dei recettori specifici ma causano anche un’attivazione incontrollata del complemento con conseguente formazione di MAC e relativo danneggiamento della membrana postsinaptica. Questa importante osservazione è alla base delle più recenti novità in tema di trattamento della miastenia mediante lo sviluppo di farmaci inibitori del complemento.
Come si cura la miastenia gravis?
"Il trattamento di prima linea si base principalmente sulla terapia sintomatica, a base di farmaci anticolinesterasici, che riducono la degradazione dell’acetilcolina, bloccando l’enzima acetilcolinesterasi, e permettendo all’acetilcolina rilasciata dalla terminazione nervosa di rimanere più a lungo nello spazio sinaptico, di cortisone e di altri farmaci immunosoppressori utilizzati da soli o in combinazione. In aggiunta a queste terapie immunitarie di base, cosiddette a lungo termine, esistono immunoterapie a breve termine per le forme iperacute o per le crisi miasteniche come la plasmaferesi e la terapia con immunoglobuline. La timectomia può essere considerata nella miastenia generalizzata con positività agli anticorpi anti AChR e in tutti i casi in cui è stato riscontrato un timoma. Solitamente l’assunzione della suddetta terapia determina un significativo miglioramento dei disturbi miastenici e in alcuni casi una remissione dei sintomi.
Come cambiano i nuovi farmaci la cura e la qualità di vita dei pazienti gravi?
"Ci sono dei pazienti definiti “non responder” (circa 15-25%) per i quali i trattamenti farmacologici tradizionali non determinano un miglioramento clinico soddisfacente. Per tutti i pazienti, ma più in particolare per i pazienti “non responder” attualmente abbiamo la possibilità di migliorare il trattamento farmacologico con l’avvento di farmaci che inibiscono la frazione 5 del complemento, come il ravulizumab, o inibiscono il turnover delle immunoglobuline. In aggiunta, nel prossimo futuro, è ragionevole pensare che l’utilizzo di questi trattamenti innovativi ci permetterà di adottare, anche per la miastenia gravis, una medicina personalizzata".
Quali sono le sfide per il futuro e i bisogni a cui rispondere?
"La diagnosi di miastenia rappresenta sempre uno sconvolgimento nella vita dei pazienti e dei loro familiari costretti ad adattarsi improvvisamente ad una nuova quotidianità. Il carico della malattia è diverso da persona a persona, anche in funzione della fase di vita in cui si trovano: un esordio della malattia in giovane età molto spesso incide sulle scelte di vita e professionali dei pazienti. A tale proposito una diagnosi precoce associata ad un trattamento personalizzato sarebbe auspicabile. È un dato ben consolidato che la patogenesi della miastenia abbia origine autoimmune. Tuttavia, così come per molte patologie disimmuni non è affatto chiaro né cosa dia il via alla risposta aberrante, né per quale motivo questa cronicizzi, né per quale motivo si generino autoanticorpi di diverso tipo, responsabili di quadri clinici variabili. In aggiunta considerata l’evoluzione variabile da caso a caso della patologia e la tendenza solo di alcuni pazienti ad andare incontro a crisi miasteniche e posto che il titolo anticorpale non è correlato alla gravità di malattia, è auspicabile riuscire ad individuare dei biomarkers prognostici specifici, indicativi anche dell’andamento a lungo termine. Inoltre una problematica da considerare è quella terapeutica in relazione al rilevante costo dei farmaci immunomodulanti innovativi e alle possibili limitazioni nell’erogazione nelle diverse Regioni con conseguente iniquità all’accesso alle cure".











